|
|
la
lettre de réanoxyo
revue
du CARM
Rédacteur en chef
MCS L Brinquin
Consultant national
Chef du service d’anesthésie réanimation
HIA Val de Grâce
Comité de rédaction
MC (TA) JM Saďssy
MC G Mion
MP (TA) C Le Marec
MP M Rüttimann
MDA F Petitjeans
ImPRESSION-Expédition
MP M Rüttimann
MDA F Petitjeans
MP JP Lévecque
Lettre de diffusion
MP (TA) C Le Marec
MP M Rüttimann
Bureau du CARM
Président :
G Mion drgmion@club-internet.fr
Secrétaire :
M Rüttimann mrutti@club-internet.fr
Trésorier :
C Le Marec christian.le-marec@wanadoo.fr
Correspondants
HIA Percy : MCS (TA) B Rouvier
HIA Sainte Anne : MCS JF Quinot
HIA Val de Grâce : MC G Mion
HIA Bégin : MP C Descraques
HIA
Desgenettes : MP B Fontaine
ENSSSAT
Dinan : MG H Julien
Dakar : MP R Pétrognani
Libreville : M Cdt
Chani
Cotisations (Année
2000)
Oxyologues et Assistants : 100 F
Spécialistes : 150 F
Agrégés et MCS : 250 F
La
lettre de Réanoxyo
Club des Anesthésistes-Réanimateurs Militaires
Sommaire
»
· 1čre réunion du CARM, SFAR 99
o
B Riou
o A Harf
Interprétation du rapport Pa02/FiO2.
o M Rüttimann
Aspects actuels de l’anesthésie-réanimation lors des conflits armés
Marseille
2000 : Envenimations graves
Editorial
du rédacteur en chef
Le club des anesthésistes réanimateurs militaires (CARM) est né au cours de l’été 1999. Son baptęme scientifique a eu lieu lors du 41čme congrčs de la SFAR, en présence de quelques membres de cette société dont le président, le Professeur Boulard, Madame le Professeur Laxenaire et le Professeur Carli, qui assuraient ainsi un véritable parrainage du club. Le CARM aura, dčs l’an 2000, la possibilité d’organiser une séance de communication dans le cadre de la journée des clubs du prochain congrčs national de la SFAR.
N’hésitez pas ŕ proposer des sujets de communication ou réflexions. Cette tribune est la vôtre.
Dans ce numéro de REANOXYO, vous trouverez le résumé des présentations orales faites en septembre dernier. Le Professeur Riou du CHU de la Pitié nous a exposé les diverses raisons de publier. Le Professeur Harf du CHU de Créteil nous a montré les limites d’utilisation du rapport PaO2/FiO2. Le Docteur Rüttimann de la BSPP a présenté les aspects actuels de l’anesthésie-réanimation lors des conflits armés.
Vous trouverez également, dans ce numéro, le pré-programme d’une réunion sur les envenimations graves, organisé avec l’aide de nos collčgues marseillais au printemps 2000. La fiche de pré-inscription est ŕ renvoyer au Médecin en Chef Mion, Président du club et nouvel agrégé dans la chaire d’anesthésie-réanimation.
Bon courage pour l’année 2000 qui verra peut ętre (enfin !) les gardes rémunérées.
Nos meilleurs voeux pour le CARM et bonne et heureuse année ŕ tous.
MCS BRINQUIN L.
Editorial du président du CARMo
Un peu d’historique. « La lettre de Réanoxyo » fondée il y a quatre ans par le MCS Bonsignour était ŕ l’origine un bulletin annuel destiné ŕ tenir les anesthésistes réanimateurs militaires informés les uns des autres. Carnet familial et déjŕ tribune oů les plus anciens d’entre nous pouvaient donner leur avis sur les problčmes ou les orientations de la spécialité au sein du SSA, Réanoxyo était initialement distribué aux seuls chefs de service, avec pour eux la charge de le mettre ŕ la disposition de leurs adjoints.
Avec la création du CARM en 1999, Réanoxyo s’est vu investi de la mission de rendre compte non seulement de notre situation proprement militaire, mais aussi de nos réunions scientifiques (avant, pour les annoncer ; aprčs pour en dire quelques mots), des publications militaires dans les congrčs civils et de tenir un inventaire des possibilités nouvelles de communication dont internet, par exemple, nous donne l’opportunité. La tenue non pas d’un véritable annuaire, mais d’une liste d’adresses (postales et électroniques) ŕ avoir sous la main est ŕ l’évidence un outil de communication précieux.
Il va sans dire que la rédaction, mais surtout l’expédition d’une « lettre » (qui s’est épaissie de maničre appréciable) ŕ l’ensemble des anesthésistes, réanimateurs et oxyologues militaires ne va pas sans poser quelques problčmes (de jeunesse). Bizarrement, il semblerait que les deux extrémités de notre pyramide confraternelle aient été lésées lors de l’envoi de réanoxyo N°5. Si certains d’entre vous ont eu la bonne fortune et peut ętre l’étonnement de le recevoir en OPEX ( !), bon nombre d’assistants et de médecins chefs des services en ont été privés. Que dire de ceux dont le grade, l’affectation ou la fonction ont été écorchés dans la liste d’adresses ?
En tant que président actuel du CARM, je me fais un devoir de vous renouveler les excuses prononcées en septembre 99 lors de notre réunion au 41čme congrčs de la SFAR. Basée uniquement sur un ensemble de bonnes volontés, la rédaction de Réanoxyo ne peut que faire appel ŕ vous pour lire et diffuser la revue, ne pas nous en vouloir pour les erreurs éventuelles qui se glissent pernicieusement dans les adresses, et surtout nous signaler toutes celles qui vous ont frappés. Chaque correspondant du CARM pourrait dans la structure qui le concerne faire l’inventaire de ces erreurs et nous faire parvenir les corrections qui s’imposent.
Heureuse année 2000 et bonne lecture.
MC G. Mion
Travaux
des médecins du ssa acceptés
synthčse
par le MP M Rüttimann
Le seuil de défibrillation
étudié chez 20 cochons ŕ l’aide d’une sonde endocavitaire n’est pas
modifié par le propofol et le flunitrazépam mais l’effet pro-fibrillant de
l’halothane est confirmé.
· Enquęte sur
les complications de l’anesthésie générale au Sénégal.
G Prat, JP Carpentier. Hôpital Principal, Dakar, HIA Laveran, Marseille.
Cette enquęte,
réalisée pendant 6 mois dans 5 hôpitaux sénégalais oů l’AG est pratiquée
le plus souvent par des IADE, montre que la fréquence des complications,
essentiellement respiratoires et survenant ŕ l’induction, est 4 fois plus
importante qu’en France, alors
que la mortalité est comparable.
¸ Effets
des solutés salés hypertoniques (SSH) sur la vasoconstriction pulmonaire
hypoxique (VPH) du porc anesthésié. M Bellezza, F Kerbaul, C Guidon, M
Imbert, L Roussel, JP Bellefleur, JP Carpentier. Université de la Méditerranée,
HIA Laveran, Marseille.
L’étude de la
relation pression vasculaire trans-pulmonaire/débit cardiaque chez 17 porcs
anesthésiés en fonction de la FiO˛ avant et aprčs soustraction
sanguine et remplissage montre que l’adjonction de SSH 7,5% au dextran 10%
permet une réduction de la VPH.
ą Foramen
ovale perméable chez le plongeur victime d’un accident de décompression :
étude prospective. E Cantais, M Sallaberry, P Louge, B Palmier. HIA
Sainte Anne, Toulon.
Un doppler
transcrânien porté par un casque de monitorage, aprčs injection de 20 mL
d’oxypolygélatine en VS et au cours d’une manoeuvre de Valsalva,
chez 46 plongeurs accidentés et 27 témoins objective un shunt
droit-gauche chez 52% des accidentés, en particuliers ceux victimes d’un
accident cochléo vestibulaire ou central.
ş Suivi
semestriel du coűt de l’antibiothérapie (AB) en réanimation : effets
d’une modification de prescription. Petit, E Cantais, M Sallaberry, P
Brisou. HIA Sainte Anne, Toulon.
Des mesures
simples de prescription d’antibiotiques (pneumopathies traitées si CPIS>6,
aminosides 4 j max, bęta-lactamines 10 j maximum) ont entraîné une baisse
du coűt total de l’AB de 46% en 2 ans, en particulier pour les infections
nosocomiales et les traitements probabilistes non documentés.
» ML
Fastrach : mise en place par le médecin généraliste. D Petit, E
Kaiser, P Lang, D Guitard, P Le Dantec, JF Quinot.
Laboratoire SEBAC, HIA Sainte Anne, Toulon.
L’apprentissage
de la ventilation assistée et de l’intubation ŕ l’aide du ML Fastrach
par des médecins généralistes sur 50 patients anesthésiés dont 10 présentaient
des critčres d’intubation difficile est trčs rapide puisque la grande
majorité des patients sont intubés dčs le premier essai, la totalité l’étant
ŕ la 2° tentative.
Ľ Intubation
difficile : intéręt du propofol en AIVOC associé au rémifentanil.
E Laplace, JL Labeyrie, G Genco. HIA Legouest, Metz.
16 patients présentant
des critčres d’intubation difficile ont été anesthésiés par du propofol
et du rémifentanil de façon ŕ préserver la ventilation spontanée. La
laryngoscopie permettait d’adapter la poursuite de l’anesthésie en
fonction de la visualisation des cordes vocales. Cette méthode a montré son
efficacité (1 seule apnée) et sa bonne tolérance hémodynamique au prix
d’une durée d’induction prolongée.
˝ Désorientation
(DTS) et déstructuration
psy-chique (DP) des patients en réanimation. M Da Conceiçao, G Genco, C
Maigret, L Berger, R Pitti. HIA Legouest, Metz.
Pendant 2 mois,
30 patients hospitalisés en réanimation plus de 24h ont été évalués par
un psychologue ŕ l’entrée, 24h aprčs ou aprčs l’arręt de la sédation
et 48h aprčs la sortie. DTS et DP surviennent chez 53% et 43% des patients et
régressent aprčs la sortie.
ľ Modification
de pratique ventilatoire aprčs oesophagectomie : facteurs associés.
JL Soubirou, N Smolski, A Puidupin, C Pignal, N Fourcade, A Thomasson, O
Vinot, S Workineh, JP Viale. HIA Desgenettes, Hôpital de la Croix Rousse, Lyon.
Une étude rétrospective
menée sur 5 ans a évalué les conséquences de la pratique
de l’extubation en post-opératoire immédiat des oesophagectomies par
rapport aux pratiques antérieures. Il n’y a pas eu de modification du
nombre des complications respiratoires ni de la durée d’hospitalisation.
Ó Tachycardie
supraventriculaire post-pneumonectomie : hypothčse physiopathologique. G
Derouldilhe, Y Hervé, P Valat, A Bouju, J Jougon, G Janvier. Hôpital du Haut
Lévęque, Pessac.
Une étude rétrospective
portant sur 52 patients chez lesquels on a comparé l’incidence des TSV en
fonction du côté de la pneumonectomie ou de la pratique d’une péricardotomie
n’a pas permis de confirmer la responsabilité de la
ligature des veines pulmonaires dans la genčse de ces TSV.
¶¶
Le syndrome des bastonnés : pourquoi meurent-ils ? B
Diatta, M Ndiaye, M Seck, M Vitris, G Angel, JM Saissy. Hôpital Principal,
Dakar, HIA Bégin, Saint Mandé.
La cause de décčs des patients victimes de
bastonnade en Afrique sans lésion viscérale, osseuse ou crânienne, étudiée
chez 5 patients ayant bénéficiés de biopsie musculaire, peut ętre due ŕ
un choc hémorragique par rupture traumatique des vaisseaux musculaires.
¶· Hypercapnie
induite par infiltration peropératoire de lidocaďne adrénalinée. G Fčvre,
B Rouvin, P Rondet, JM Saissy. HIA Bégin, Saint mandé.
L’infiltration nasale de lidocaďne adrénalinée
chez 12 patients sous AG en ventilation contrôlée entraîne, du fait de
l’augmentation du débit cardiaque, une augmentation de la PaCO˛
et de la PETCO2 mais avec diminution du DP(a-ET)
CO2 ce qui permet de la différentier d’une hypoventilation alvéolaire.
¶¸ Efficacité
analgésique intraarticulaire de la ropivacaďne aprčs arthroscopie du genou.
C Le Marec, F Kayembe, M Puidupin, L Bargues, JM Saissy. HIA Bégin, Saint
Mandé.
L’analgésie
intra-articulaire aprčs arthroscopie du genou sous AG, étudiée chez 46
patients, a montré son efficacité
par rapport au placebo, ainsi qu’une durée d’ action de 5h pour la
bupivacaďne, et de 12h pour la ropivacaďne.
¶ą Le pléthysmogramme
de l’oxymétrie pulsée ne prédit pas la survenue d’un frisson au cours
de la rachianesthésie. G Mion, M Rüttimann. HIA
Val de Grâce, Paris.
L’amplitude du
pléthysmogramme a été étudiée chez 78 patients sous rachianesthésie dont
21 ont frissonné. Elle reflčte la vasomotricité des extrémités mais
ne prédit pas l’apparition du frisson : sa diminution, due ŕ la
vasoconstriction, concerne tous les patients, y compris ceux qui n’ont pas
frissonné.
¶ş Autosédation
par propofol pour coloscopie. P Koulmann, Y Diraison, Y Le Gulluche, E
Lambert. HIA Val de Grâce , Paris.
Une étude rétrospective
concernant 512 patients ayant bénéficié d’une coloscopie sous
propofol par autoadministration (bolus 20 mg, interdiction 1 min, pas
de dose max) montre l’efficacité de la méthode (5% échecs, 95%
satisfaction) adaptée aux variations interindividuelles des patients.
¶» Evaluation
de la contrainte systolique par échographie transoesophagienne dans le choc
septique. JM Rousseau, JP Lévecque, G Mion, P Schiano, P Koulmann, L
Brinquin. HIA Val de Grâce, Paris.
L’évaluation de la post charge par la mesure échographique
de la contrainte systolique chez
7 patients en choc septique traité par noradrénaline montre une corrélation
avec les résistances vasculaires systémiques indexées.
¶Ľ Evaluation
du fonctionnement d’un pousse seringue électrique en caisson hyperbare.
I Vincenti-Rouquette, JP Lévecque, P Schiano, JM Rousseau, L Brinquin. HIA
Val de Grâce, Paris.
L’étude de
l’utilisation de pousse seringue électrique IVAC P300 lors de séances d’OHB
ŕ 2,5 ATA montre la fiabilité de ce matériel qui ne dispose pas
d’autorisation spécifique en hyperbarie.
¶Ń Diagnostic
des traumatismes de l’aorte par échographie transoesophagienne. P Stell,
JP Goarin, P Cluzel, B Riou, P Coriat. Groupe Hospitalier Pitié-Salpétričre,
Paris .
Le bilan lésionnel
par ETO de 205 patients suspects de traumatisme aortique,
comparé ŕ l’angiographie aortique a montré sa fiabilité, en
particulier pour les lésions limitées.
¶ľ Emploi
exclusif d’un extracteur d’oxygčne en anesthésie. V Gengic, D
Matkovic, M Rüttimann, Y Le Gulluche, JM Rousseau. Hôpital d’Etat,
Sarajevo, Bosnie, HIA Val de Grâce, Paris.
Pendant 3 ans,
7900 AG ont été pratiquées du fait de la guerre en Bosnie grâce au recours
exclusif ŕ un extracteur d’O˛ qui a ainsi montré sa fiabilité
en cas de pénurie prolongée en fluides médicaux.
·Ą
Impact du remplissage vasculaire et de
la durée de prise en charge préhospitaličre dans la survenue de
l’hypothermie chez le polytraumatisé. C Fuilla, M Rüttimann, H Mourou,
E Vicaut, A Michel. Brigade de sapeurs-pompiers de Paris.
L’étude de la survenue d’une hypothermie chez
107 polytraumatisés montre que celle-ci dépend de la durée de la prise en
charge chez les patients nécessitant un remplissage > 500 mL.
·¶ Efficacité
de la défibrillation externe semi-automatique instaurée par les secouristes
dans les arręts cardiorespiratoires pré hospitaliers. D Jost, M Rüttimann,
JP Giocanti, A Michel. Brigade de sapeurs-pompiers de Paris.
L’étude de
l’utilisation du DSA depuis 6 ans montre que 83% des survivants sans séquelle
neurologique doivent leur reprise hémodynamique ŕ l’action initiale du DSA.
·· Incidents survenus au cours de l’utilisation des défibrillateurs
semi- automatiques dans les arręts cardiorespiratoires pré hospitaliers. D Jost, M Rüttimann, L Grasser, A Michel. Brigade
de sapeurs-pompiers de Paris.
Le
recensement de 86 incidents survenus au cours de 1048 utilisations de DSA a
permis de proposer une classification de ces incidents selon les conséquences
pour le patient, pour le secouriste et pour la traçabilité.
41čme congrčs de la SFAR
Pr. Bruno RIOU
Département d’Anesthésie-Réanimation,
CHU Pitié-Salpętričre, Paris, France
1.
LES CONNAISSANCES EN MEDECINE
2.
POURQUOI PUBLIER
3.
COMMENT PUBLIER
4.
REDACTEUR OU LECTEUR
CONNAISSANCES
EN MEDECINE
·
Etudes
(diplôme)
·
Expérience
personnelle
·
Enseignement
postuniversitaire
·
Livres
·
Revues
scientifiques
·
Connaissances
anciennes non validées
·
Progrčs
technologique/pharmacologique
·
Demi-vie
courte
·
Quantification
précise
·
Rapport
risque/bénéfice
·
Rapport
coűt/bénéfice
Médecine
factuelle
·
«Evidence-based medicine»
·
Importance
du niveau de preuve
·
Rôle
des publications
·
Conférences
de consensus, d’experts
Opinion
personnelle
Impossibilité
de tout maîtriser
·
méconnaissance
des événements rares
·
partialité
·
rapports
risque ou coűt/bénéfice
Pourquoi
publier ?
·
Motivation
de carričre
(publish or perish)
·
Reconnaissance
par ses pairs
·
Apporter
sa pierre ŕ l’édifice
·
Développement
personnel
·
Amélioration
du service
DONNER
UN MESSAGE
·
Obligation
déontologique
·
«Mon
patient» versus «tous les patients»
·
L’enseignement:
solution du passé
·
Aujourd’hui
: Communication scientifique
DEVELOPPEMENT
PERSONNEL
·
Approfondissement
d’un sujet
·
Connaissance
de la littérature
·
Apprentissage:
lecteur
·
Apprentissage:
chercheur
·
Qualité:
remise en question, rigueur
AMELIORATION
DU SERVICE
·
Mise ŕ
niveau (standards internationaux)
·
Remise
en question des pratiques
·
Processus
de qualité
·
Application
précoce des résultats
EFFET
PROTOCOLE
·
Titration
morphinique en SSPI
·
Tirilazad
et traumatismes crâniens
·
Etude
FLAMME (traumatismes médullaires)
COMMENT
PUBLIER ?
·
PROTOCOLE
DE RECHERCHE
·
REALISATION
DE L’ETUDE
·
REDACTION
DU COMPTE-RENDU
·
PROCESSUS
EDITORIAL
RECHERCHE
CLINIQUE
C’est
un métier :
·
Connaissance
de la littérature
·
Réglementation
et éthique
·
Méthodologie
générale
·
Statistiques
·
Rédaction
scientifique
ETUDE D’UN
LABORATOIRE
C’est
aussi un métier !
Bonnes
pratiques cliniques:
·
Consentement
·
Critčres
d’inclusion et d’exclusion
·
Cahier
d’observation
·
Monitorage
clinique
C’est
beaucoup de temps:
·
Formation
des investigateurs
·
Cahier
d’observation
·
Monitorage
clinique
Niveau
de preuve
I:
étude prospective, randomisée, puissance élevée
II:
étude prospective, randomisée
III:
étude non randomisée, contrôle contemporain
IV:
étude non randomisée, contrôle historique
V:
cas cliniques, avis d’expert
METHODOLOGIE
GENERALE
·
1 seule
question
·
1 seul
critčre de jugement principal
·
Oublier
les études rétrospectives
·
Randomisation,
double aveugle
RECOMMANDATIONS
·
Définir
le protocole (écrit)
·
Définir
la méthodologie statistique
·
Rédiger
le cahier d’observation
·
Se
conformer ŕ la réglementation (CCPPRB)
OU
PUBLIER ?
·
En français
ou en anglais ?
·
Abstract
versus article
·
Classification
des journaux
Notion de facteur d’impact
Classification
des journaux
·
Leader
de la science ( Nature)
·
Grand généraliste
(N Engl J Med)
·
Leader
de spécialité (Anesthesiology)
·
Revue
internationale (Br J Anaesth)
·
Revue
européenne (Eur J Anaesth)
·
Revue
de sous-spécialité (Reg Anesth)
·
Revue
nationale (Ann Fr Anesth Réanim)
FACTEUR
D’IMPACT
·
N Engl
J Med: 27,8
·
Anesthesiology : 4,9
·
Br J Anaesth: 2,3
·
Eur J
Anaesth: 0,5
·
Reg Anesth: 1,6
·
Ann Fr Anesth Réanim: 0,4
IMPERFECTIONS
DU FI
·
Etroitesse
de la spécialité
·
Ordonnancement
figé des revues
·
Discordance
prestige/lectorat
·
Vie
propre d’un article (n de citations)
·
Classement
des revues (A, B, C)
Y
a-t-il de la vie en dehors des articles originaux ?
·
CAS
CLINIQUES
·
MISE AU
POINT
·
REVUE
GENERALE
·
ABSTRACT
PROCESSUS
EDITORIAL
·
Envoi
de l’article (instructions aux auteurs)
·
Reviewing,
avis du Rédacteur en Chef
·
Réponse
aux Reviewers
·
Refus,
Revision, Acceptation
·
Bon ŕ
tirer
Manuscrits
soumis aux AFAR (n=120)
Absence de statistiques
3
%
Expression numérique incorrecte
9 %
Erreur sur le risque alpha
36 %
Erreur sur le risque bęta
21 %
Test inapproprié
49 %
Statistiques correctes
9 %
Riou
et al., AFAR 1998
Rédacteur/Lecteur
·
Amélioration
des capacités de lecture
·
Meilleure
prise en compte des progrčs médicaux
·
Possibilité
de devenir un Reviewer
Rédaction médicale
·
Rčgles
strictes
·
Rigueur
de style et de présentation
·
Instructions
aux auteurs
·
Définition
de la cible
·
Problčme
de la langue
CONCLUSION
·
La
recherche clinique est difficile
·
C’est
un métier qui s’apprend
·
La
concurrence est rude
·
Les
compétences existent en France
RECOMMANDATIONS
Faites-vous
aider:
-
pour l’élaboration du protocole
-
pour la méthodologie statistique
-
pour la rédaction du manuscrit
La recherche clinique est un jeu extraordinairement valorisant
Donnez-vous les moyens de participer ŕ ce jeu international
Interprétation
du rapport PaO2/FiO2
Alain
HARF
Service
de Physiologie - Explorations Fonctionnelles, Hôpital Henri Mondor, Créteil
Une
des fonctions essentielles du poumon est d'assurer l'hématose, i.e. l'apport
d'oxygčne et l'élimination de gaz carbonique. La PaO2 et la PaCO2
(pressions partielles dans le sang artériel en O2 et en CO2)
sont les paramčtres servant ŕ évaluer cette fonction.
On
observe parfois une méconnaissance de la méthodologie ŕ utiliser pour
obtenir une PaO2 exacte. Les erreurs possibles dans la mesure de la
PaO2 seront rappelées et évaluées quantitativement. Les limites
d'utilisation du rapport PaO2 / FiO2
qui sert habituellement ŕ décrire l'oxygénation artérielle seront précisées
1
Erreurs pré-analytiques dans la mesure de la PaO2
En général il existe un certain délai entre le prélčvement
du sang artériel et la mesure des gaz du sang. Ce délai est source de
diminution de la quantité d'O2 dans la seringue pour deux raisons
:
•
le métabolisme des cellules sanguines,
il est bien connu que ce métabolisme est considérablement réduit ŕ basse
température
•
la diffusion de l'O2 ŕ travers la paroi de la seringue :
ü
L'utilisation
des seringues en plastique pour recueillir le sang artériel prélevé est
maintenant générale. Ces seringues sont préhéparinées et jetables. Leur
inconvénient est que, contrairement aux seringues en verre utilisées
autrefois, on observe une diffusion de l'oxygčne ŕ travers leur paroi. Le
seul matériel en verre de prélčvement actuellement disponible en routine
est un systčme de double capillaire sur lequel est monté une aiguille fine
de 26g (AVL Microsampler).
ü
Cette
diffusion est fonction de la différence entre la PO2 de la
seringue et celle de l'atmosphčre (150 mm Hg). Il faut cependant savoir que,
pour des niveaux de PO2 oů l'hémoglobine est saturée en O2,
la variation du coefficient de solubilité de l'O2 avec la température
est responsable d'une baisse de la PO2 de la seringue par rapport
ŕ la PaO2 mesurée ŕ 37°C, de ~10% si la seringue est gardée ŕ
température ambiante et de ~50% lorsque la seringue est gardée ŕ 4°C.
Il faut cependant considérer que cette
diminution de la concentration en O2 dans la seringue (CsO2),
liée au métabolisme et ŕ la diffusion, ne se traduira par une diminution de
la PO2 dans la seringue PsO2) que si l'hémoglobine est
saturée en O2. Dans ce cas, une variation de la CsO2
sera responsable d'une modification importante de la PsO2 selon la
relation suivante, basée sur le coefficient de solubilité de l'O2
(0,003 ml/100ml/mm Hg) :
DPsO2
(mm Hg) = DCsO2 (ml/100ml) / 0,003
En
revanche si l'hémoglobine n'est pas saturée, une variation de la CsO2
sera responsable d'une modification de la saturation avec peu de modification
de la PsO2.
Nous
avons donc évalué les variations de PO2 pour des mesures effectuées
ŕ des délais variables aprčs le prélčvement, observées selon que :
•
le prélčvement était effectué sur une seringue de verre (matériel
de référence), sur une seringue en plastique (Becton Dickinson), ou sur dans
le Microsampler AVL.
•
la température pendant le stockage était soit la température
ambiante soit 4°C (réfrigérateur).
•
la PaO2 était ŕ des niveaux variables entre 80 mm Hg et
650 mm Hg
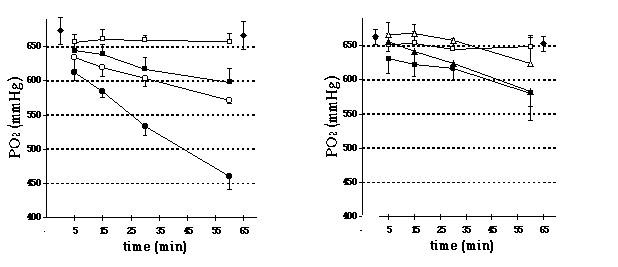
Les résultats
les plus spectaculaires sont obtenus pour les plus hautes PO2 pour
lesquelles les matériels en verre (seringue et capillaire) permettent
d'obtenir des mesures fiables sur une période d'une heure, lorsque les échantillons
sont gardés au réfrigérateur. L'utilisation d'une seringue plastique est
donc sujette ŕ caution pour des hautes valeurs de PO2 lorsque
l'analyse n'est pas effectuée immédiatement aprčs le prélčvement.
Les limites
de l'index PaO2 / FiO2
Trois éléments vont déterminer la valeur de la PaO2
(pression partielle en O2 du sang artériel) :
•
la qualité de l'échangeur pulmonaire,
•
la qualité du sang qui arrive aux poumons, le sang veineux męlé,
dont la concentration en O2 (
![]() ) dépend de l'oxygénation tissulaire,
) dépend de l'oxygénation tissulaire,
•
la qualité du gaz inspiré dont la concentration en O2 (FiO2)
varie selon la prescription du réanimateur.
L'oxygénation
du sang artériel par l'échangeur pulmonaire est un mécanisme complexe,
fonction de plusieurs éléments : la ventilation alvéolaire, la diffusion
alvéolo-capillaire, la capacité de transport de l'O2 par le sang,
l'existence d'anomalies dans les rapports ventilation perfusion (VA/Q) au
niveau des différents territoires alvéolaires, que ce soit un court circuit
de sang veineux (shunt) ou une diminution localisée de VA/Q (effet shunt). La
capacité de transport de l'O2 par le sang est appréhendée par la
mesure de la concentration en hémoglobine et par l'évaluation de son affinité
pour l'oxygčne. En ce qui concerne les mécanismes perturbant les échanges
gazeux pulmonaires, la difficulté d'évaluation de ces différents mécanismes
est variable :
•
le niveau de ventilation alvéolaire est facile ŕ évaluer grâce ŕ
la mesure de la PaCO2;
•
l'existence d'une anomalie de la diffusion est rare et ne justifie pas
d'exploration particuličre,
•
reste donc ŕ déterminer l'importance des bas VA/Q (shunt et effet
shunt) qui est le déterminant majeur des hypoxémies observées dans le SDRA.
Or le retentissement d'une hétérogénéité de distribution des VA/Q sur la
PaO2 est trčs variable selon le niveau de la
![]() et de la FiO2.
et de la FiO2.
Plusieurs
index ont été proposés pour essayer juger la qualité de l'échangeur
pulmonaire. La PaO2 est inférieure ŕ la PAO2
(pression alvéolaire en O2) en raison de l'hétérogénéité de
distribution des VA/Q. En exploration fonctionnelle respiratoire, oů les
patients sont évalués alors qu'ils ventilent en air ambiant, on utilise la
différence alvéolo-artérielle comme index de l'existence de ces bas VA/Q.
Cependant il a été clairement montré que cette DA-aO2 varie
considérablement lorsque la FiO2
est modifiée, pour une męme distributions des VA/Q.
On
a alors proposé de comparer la PaO2 ŕ la PAO2
sous la forme du rapport PaO2 / PAO2,
ou plus simplement PaO2 / FiO2.
index dont le but est de s'affranchir des "conditions extérieures"
de fonctionnement et notamment de la FiO2.
Cet index fait partie de l'évaluation de la gravité du SDRA. Son succčs est
sűrement lié ŕ sa simplicité, puisque la formule ne demande que quelques
secondes pour ętre utilisée. Sans remettre en question le bien fondé de
l'utilisation de l'index PaO2 / FiO2,
cet exposé a comme objectif de préciser les écueils dans l'utilisation de
cet index.
2.1
PaO2 / FIO2 et ventilation alvéolaire
En
dehors de toute évaluation complexe sur le retentissement d'une modification
de la ventilation sur les VA/Q, un raisonnement simple indique que l'index PaO2 / FiO2
peut largement varier lorsque la ventilation alvéolaire est modifiée, comme
dans l'hypercapnie permissive.
La
relation entre PAO2 et FIO2 est
simple : PAO2 » (PB - 47) . FIO2
- PaCO2./ 0,8
Cette
relation montre que la PAO2, et donc la PaO2,
varie en fonction inverse de la PaCO2. Dans l'exemple suivant, la
PaO2 a diminué de 50 mm Hg lorsque la PaCO2 a augmenté
de 40 mm Hg, chiffre obtenu ŕ l'aide de l'équation ci dessus.
|
|
PaCO2
mm Hg |
FIO2 |
PaO2
mm Hg |
PaO2 / FiO2
|
|
cas 1 |
40 |
0,5 |
150 |
300 |
|
cas 2 |
80 |
0,5 |
100 |
200 |
Ainsi,
pour une męme anomalie de type bas VA/Q, on peut observer une modification de
l'index PaO2 / FiO2,
secondaire ŕ cette modification de ventilation alvéolaire.
2.2
PaO2 / FIO2 et oxygénation du sang
veineux
Le
sang capillaire sortant d'un territoire pulmonaire aura une composition dépendant
du VA/Q, mais aussi de l'oxygénation du sang veineux męlé.
Plus
la concentration du sang veineux męlé sera basse, plus la concentration du
sang capillaire sera basse, et réciproquement. Les conséquences d'une
variation de l'oxygénation du sang veineux męlé seront variables selon les
cas, du fait que la courbe de liaison de l'O2 ŕ l'hémoglobine est
non linéaire, avec une partie ŕ pente ascendante et une partie en plateau.
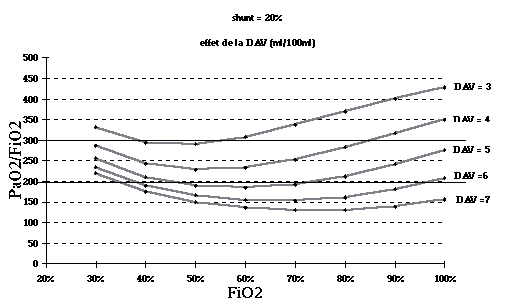
Pour
illustrer ce phénomčne, l'évolution du rapport PaO2 / FiO2 a été calculé pour un męme shunt de 20% en
fonction de la valeur de la FIO2 et dans différentes
conditions de différences artério-veineuse en O2, pouvant
correspondre ŕ des modifications du débit cardiaque ou de la consommation
d'oxygčne.
Sont
tracées sur ce schéma les limites de 200 et 300 pour le rapport PaO2 / FiO2
qui sont utilisées dans des définitions des stades de gravité du SDRA. On
observe que pour une męme anomalie des échanges gazeux, un shunt ŕ 20%, la
valeur du PaO2 / FiO2
peut prendre des valeurs extręmement différentes.
Ces
différents éléments indiquent que l'index PaO2 / FiO2 :
•
n'est pas strictement indépendant de la FIO2
•
n'est utilisable que dans des conditions oů la ventilation alvéolaire,
le débit cardiaque et la consommation d'oxygčne varient peu.
Il
convient donc de garder en mémoire ces limitations dans l'utilisation de
l'index PaO2 / FiO2
pour le suivi des patients ou la définition des catégories de patients.
ASPECTS ACTUELS DE L’ANESTHESIE-REANIMATION
LORS DES CONFLITS ARMES
Médecin
Principal RÜTTIMANN
I-INTRODUCTION
L ’objectif « zéro mort » de
guerre sans perte humaine, la possibilité d ’évacuation aérienne médicalisée
rapide, l ’impact psychologique important sur le combattant d ’un
service de santé performant et la médiatisation en direct des conflits
rendent actuellement obligatoire une prise en charge du blessé de guerre trčs
proche de celle que l ’on est en droit d ’attendre en temps de
paix. Par ailleurs, l ’apparition du droit d ’ingérence et de l ’aide
humanitaire a modifié considérablement les missions du service de santé qui
doit prendre en charge non seulement la sécurité de nos combattants mais également
les populations locales.
II-PLAN
Les aspects actuels de l ’anesthésie-réanimation
lors des conflits armés seront développés aprčs un bref rappel historique,
ŕ partir des expériences récentes du service de santé. La prise en charge
actuelle du blessé de guerre isolé sera décrite puis les particularités de
l ’anesthésie pédiatrique en mission extérieure seront exposées.
III-HISTORIQUE
Chaque conflit, chaque mission est l ’occasion
de progrčs dans la prise en charge du blessé de guerre, en particulier en
anesthésie-réanimation. Sans remonter aux guerres napoléoniennes oů se
sont illustrés nos grands anciens, les premičres utilisations de l ’anesthésie
par les chirurgiens militaires français en campagne datent de la guerre de
Crimée oů Scrive précise les conditions d ’utilisation du
chloroforme administré ŕ l ’aide d ’une compresse roulée dans
un cornet en carton. La premičre guerre mondiale voit apparaître aux cotés
du chirurgien, qui jusque lŕ pratiquait lui męme l ’anesthésie avant
d ’opérer son malade, un aide anesthésiste qui utilise alors le mélange
éther-chloroforme ŕ l ’aide du célčbre masque d ’Ombrédanne.
Les premiers médecins anesthésistes français, formés en Angleterre ou ŕ
Alger, utilisent au sein du Corps Expéditionnaire en Italie puis en Provence
le penthotal IV, le N˛O en circuit fermé, l ’intubation, le
remplissage vasculaire et la transfusion sanguine. La guerre d ’Indochine
voit la création des antennes chirurgicales et l ’introduction des
neuroleptiques. La guerre d ’Algérie voit se généraliser les évacuations
aériennes en hélicoptčre ou ŕ plus longue distance par avion lors des
rapatriements sur la métropole dont certains sont effectués sous ventilation
mécanique ŕ l ’aide du respirateur ŕ pause réglable. Les missions
au Tchad en 80 permettent enfin d ’actualiser les notions classiques du
triage.
IV-CARACTERISTIQUES
DES CONFLITS RECENTS
1-Les circonstances
Depuis quelques années, le service de santé a été
engagé dans des opérations extérieures dont aucune ne se ressemble: guerre
du Golfe, Somalie, ex-Yougoslavie, Rwanda, Tchad, Kossowo. Il s ’agit d ’opérations
militaires ou de missions humanitaires qui sont en fait souvent intriquées.
2-Les patients
L ’anesthésie-réanimation ne s ’adresse
donc plus aux seuls militaires français mais également aux membres des
forces armées étrangčres lors des missions réalisées dans un cadre
international. Les populations civiles locales, victimes du conflit ou au
titre de l ’aide médicale gratuite bénéficient également de nos
soins, de męme que les français expatriés et leurs familles, les
journalistes ou les personnels civils des organisations internationales.
3-Les indications
Les indications sont celles classiques de la
chirurgie de guerre représentée par les plaies par balles, par éclats ou
mines. La pathologie humanitaire relčve fréquemment de la pédiatrie et de l ’obstétrique
et est marquée par les problčmes de dénutrition et d ’infection.
Enfin, il ne faut pas négliger toutes les indications du temps de paix,
survenant pendant la guerre quand les structures hospitaličres locales font défaut.
4-Les structures
Les hôpitaux de campagne du service de santé
doivent ętre capables d ’effectuer un triage, des interventions
chirurgicales urgentes et une mise en condition d ’évacuation vers les
structures hospitaličres de l ’arričre.
Les antennes, qui représentent un des maillons du
service de santé en opération, ont été employées réguličrement au cours
des derničres années, dans tous les conflits auxquels a pris part l ’armée
française.
Ce sont des structures trčs légčres, mobiles, d ’une
capacité réduite en triage (100 victimes par 24H) ou en interventions
chirurgicales (10 ŕ 12 par 24H). Le personnel médical est composé de 2
chirurgiens (un orthopédiste et un viscéraliste) et d ’ un anesthésiste-réanimateur;
l ’ équipe de bloc comprend 2
IADE, 1 IBODE, et un aide soignant; l ’équipe d ’hospitalisation
est formée par 1 IDE et 3 AS. D ’un poids total de 3,8 tonnes pour un
cubage de 16,5 m3, elle peut ętre déployée sous tente en moins d ’une
heure et offrir une surface de 90 m2 avec un sas de triage, un bloc opératoire
et 12 lits d ’hospitalisation.
La dotation de base est prévue pour une activité de
48 heures ce qui en situation critique est trčs limité et doit faire
demander au plus vite, en fonction du contexte, un complément d ’équipement.
Ce dernier est disponible au sein des antennes sédentarisées (Antenne
Epervier au Tchad, GMC de Sarajevo).
V-ACCUEIL DU
BLESSE DE GUERRE EN ANTENNE
1-Généralités
Les grandes rčgles du triage en cas de conflit
conventionnel sont bien connues. En pratique, en situation de guérilla
urbaine ou d ’aide humanitaire, la réalité est toute autre. Dans le
premier cas, les délais de prise en charge sont relativement courts, sans
afflux véritable nécessitant un triage mais il s ’agit plutôt d ’un
seul ou d ’un petit nombre de polytraumatisés souvent graves (prčs du
quart des blessés pris en charge au GMC de Sarajevo étaient des EU). La médicalisation
de l ’avant prend toute son importance de męme que les possibilités d ’évacuation
secondaires rapides. En revanche, les circonstances humanitaires sont trčs
différentes. Les objectifs thérapeutiques doivent donc découler du bon
sens. Tout doit ętre fait pour assurer au blessé de guerre, en dehors de
toute situation d ’afflux massif, une prise en charge trčs proche de
celle du temps de paix.
2-Principes thérapeutiques
-L ’accueil du blessé de guerre isolé en
antenne chirurgicale doit répondre ŕ un certain nombre de critčres:
communications performantes entre l ’équipe de ramassage et l ’équipe
de l ’antenne afin de préparer l ’accueil, utilisation de matériels
et de médicaments modernes, élaboration de techniques anesthésiques et
chirurgicales adaptées avec une répartition rigoureuse des tâches de chacun
(l ’anesthésiste a remplacé le chirurgien dans son rôle de trieur),
enfin recours ŕ une évacuation médicalisée rapide sur une structure
hospitaličre de la métropole.
-Le monitorage doit actuellement faire appel ŕ des
appareils de surveillance multi-paramétriques compacts intégrants l ’électrocardioscope,
l ’oxymétrie pulsée, la température, la mesure automatique de la
pression artérielle non invasive voire la pression artérielle sanglante. Un
moniteur de curarisation et un appareil de neurostimulation sont
indispensables alors que l ’analyseur de gaz expiré n ’est
envisageable qu ’au sein des antennes sédentarisées. De męme, la
surveillance de l ’hématocrite ou de l ’hémoglobine par microméthode
peut dans certains cas ętre complétée par des examens de laboratoire comme
l ’hémostase ou la numération.
-Le choix d ’un soluté de remplissage fait
toujours l ’objet de discussions réguličres. Le recours au sérum salé
hypertonique éventuellement associé aux hydroxyéthylamidons mériterait d ’ętre
évalué dans ce contexte. Outre les moyens utilisés quotidiennement en réanimation
préhospitaličre, l ’accélération du débit de perfusion peut ętre
obtenu en ayant recours aux tubulures utilisées en urologie, en association
avec un dispositif mécanique d ’accélération par pompe couplé ŕ un
réchauffeur. La récupération du sang peut faire appel aux techniques d ’autotransfusion
des hémothorax, mais surtout ŕ l ’emploi d ’appareils de récupération
peropératoire avec centrifugation et lavage tels qu ’ils ont été
utilisé en Bosnie. Les approvisionnements en produits sanguins proviennent du
CTSSA avec une dotation de 40 concentrés érythrocytaires ainsi que de Plasma
Cryo Desséché. Le recours au prélčvement de sang total doit rester
exceptionnel.
-L ’approvisionnement en O˛ repose sur l ’O˛
chimique devenu plus fiable aprčs modification des filtres et sur les
extracteurs d ’O˛. Les difficulté d ’approvisionnement en gaz
médicaux sous pression font préférer aux respirateurs de transport trop
consommateurs, des respirateurs électriques de type Monnal D, Draeger EV800,
T Bird.
-L’anesthésie par inhalation utilisant un circuit
anesthésique avec une cuve d ’halogénés ŕ faible résistance, en
association avec un extracteur d ’oxygčne est possible et pourrait ętre
améliorée par le remplacement de l ’halothane par le sévoflurane. L ’anesthésie
intraveineuse permet de s ’affranchir de ces circuits. L ’association
kétamine-succinylcholine reste irremplaçable dans les formations de campagne
pour l ’anesthésie du blessé choqué.
Le propofol a certainement sa place du fait de sa réversibilité et
son association aux morphiniques ou ŕ la kétamine est potentiellement intéressante.
Parmi les morphiniques, le sufentanil semble plus maniable que le fentanyl et
męme l ’alfentanil dans ce contexte, de męme que le rémifentanil qui
pose le problčme de l ’analgésie post-opératoire.
-La morphine est toujours l ’analgésique de
choix pour l ’analgésie post-opératoire. Son efficacité est optimisée
par l ’utilisation de score d ’évaluation de la douleur comme l ’EVA.
Un essai d ’analgésie auto-contrôlée par le patient a męme été
effectué ŕ l ’aide d ’une seringue ŕ usage unique au Tchad. L ’ALR
ŕ l ’avant présente probablement autant d ’avantages théoriques
que d ’inconvénients pratiques, en particulier chez le blessé grave.
Cependant, les blessures des membres inférieurs restant au premier plan de la
pathologie de guerre (40% ŕ Sarajevo), les blocs périphériques sont
particuličrement intéressants pour assurer une analgésie post-opératoire,
prolongée pendant l ’évacuation, sans nécessiter de surveillance
particuličre. L ’anesthésie péridurale, contre indiquée pour les
urgences absolues du fait de ses délais de réalisation et du risque hémorragique,
peut ętre d ’un réel intéręt dans tous les cas d ’urgences
chirurgicales du temps de paix, réalisées en temps de guerre.
-L ’antibiothérapie la plus utilisée en
temps de guerre reste la classique association pénicilline G et métronidazole,
d ’efficacité excellente sur les germes les plus dangereux ŕ court
terme (clostridies et streptocoques) responsables des cellulites et myonécroses
précoces. L ’émergence de germes résistants comme le pyocyanique,
certaines entérobactéries et des bacilles telluriques comme le Bacillus
cereus plaide en faveur d ’un élargissement du spectre de l ’antibiothérapie
initiale par l ’association piperilline-métronidazole qui reste ŕ
valider, sans jamais négliger le caractčre toujours indispensable du parage
chirurgical.
-L ’activité d ’une antenne aux moyens
d ’hospitalisation limités repose sur des évacuations secondaires
rapide dont l ’organisation doit ętre parfaite. La régulation est
facilitée par un contact direct entre l ’équipe médico-chirurgicale
sur place et le médecin transporteur. Celui ci doit ętre un anesthésiste réanimateur
qui permet la poursuite de la réanimation pendant toute la durée du
transport jusqu ’ŕ l ’arrivée ŕ l ’hôpital de l ’infrastructure.
Le succčs de l ’évacuation d ’une plaie par balle de la veine
cave supérieure en est le parfait exemple
VI-ANESTHESIE
PEDIATRIQUE EN MISSION EXTERIEURE
Lors de l’opération Turquoise en 1994 ŕ la suite
des événements du Rwanda, prčs d’un quart des opérés étaient des
enfants de moins de 10 ans. Les indications opératoires étaient dominéespar
les urgences traumatiques spécifiques au conflit (plaies par balle, arme
blanche ou polycriblage) ou d’origine plus classique par AVP ou brűlures
accidentelles. S’y rajoutaient des urgences abdominales classiques ou néonatales
par césariennes pour souffrance fśtale. Une altération majeure de l’état
général d’origine carentielle caractérisait l’ensemble de ces enfants.
Aprčs réanimation ou réhydratation éventuelle,
les techniques utilisées comportaient l’anesthésie caudale associée ŕ
une anesthésie de complément par kétamine pour toute la chirurgie
inguinale, anorectale ou des membres inférieurs. L’anesthésie en urgence
associait kétamine ou thiopental et succinylcholine. Pour la chirurgie réglée,
l’induction classique au masque a été remplacée par manque de matériel
adapté par une induction par kétamine IM, permettant la prise d’un abord
veineux et la poursuite de l’anesthésie avec intubation pour les gestes les
plus longs ŕ l’aide de propofol ou thiopental, fentanyl et vécuronium.
L’entretien était assuré le plus souvent par perfusion continue de
propofol. En mission extérieure, la pratique de l’anesthésie pédiatrique
est donc une réalité incontournable.
L’expérience récente a montré l’intéręt de
l’anesthésie intraveineuse aux dépends des halogénés. Il faut souligner
la nécessité d’un matériel spécifique et l’intéręt d’un renfort en
pédiatres et obstétriciens dans ces contextes humanitaires.
CONCLUSION
Depuis la fin de la guerre d ’Indochine, les
conflits oů l ’armée française a été engagé ont entraîné un
nombre de blessés relativement faible. Ceci a autorisé la mise en śuvre au
profit des combattants d ’une technicité d ’un haut niveau médical.
L ’anesthésie-réanimation en temps de guerre ne devait donc plus ętre
forcément synonyme de situation précaire. Cependant, les circonstances fréquemment
défavorables de l ’aide humanitaire et surtout l ’éventualité
des pertes massives d ’un conflit de type conventionnel ou non, doivent
nous faire garder ŕ l ’esprit les grands principes de nos anciens qui
reposent essentiellement sur la notion du triage afin de sauver le plus grand
nombre, notion qu ’il est toujours difficile d ’appliquer, męme
pour un médecin militaire, en particulier quand il s ’agit d ’
enfants.
BIBLIOGRAPHIE
BENEFICE S et
coll. Mission en afrique et analgésie post-opératoire. Médecine et Armées
1999, 27 : 317-22.
CARPENTIER JP.
Extracteur d’oxygčne et anesthésie en situation d’exception. JEUR 1994 ;
7 : 3-7.
CAVALLO JD et
coll. Bacillus cereus, agent d’infection de splaies de guerre. Médecine et
Armées 1997, 25 : 373-7.
ESCARMENT J et
coll. Accueil d’un blessé de guerre en antenne chirurgicale. JARM, Toulon,
1995.
LADAGNOUS JF et
coll. Anesthésie pédiatrique et missions extérieures. JARM, Toulon, 1995.
LE REVEILLE R
et coll. Quel monitorage pour l’anesthésie générale ŕ l’avant ? Médecine
et Armées 1994, 22 : 383-5.
MION G et coll.
Kétamine pour anesthésie intraveineuse exclusive du blessé de guerre. Médecine
et Armées, 1997, 25 : 385-90.
PETIT D et
coll. Anesthésie péridurale : sa place en opérations extérieures. Médecine
et Armées 1997 ; 25 : 695-700.
PUIDUPIN A et
coll. Blocs périphériques lombaires et sciatiques dans l’analgésie
post-opératoires des blessés du membre inférieur en chirurgie de guerre. Médecine
et Armées, 1999, 27 : 309-16.
Les envenimations graves
Marseille,
IMTSSA du Pharo : 27 Mai 2000
|
Coordinateurs :
|
G
Mion, M Goyffon |
|
Préface |
JM
Saissy |
|
Introduction |
G
Mion |
|
Epidémiologie
des envenimations |
JP
Chippaux, M Goyffon |
|
Principes
biochimiques de l’immunothérapie |
A
Ménez |
|
Impact
des morsures de vipčres sur l’hémostase |
G
Mion, F Olive, M Rüttimann |
|
Traitement
préhospitalier des morsures de vipčres en Afrique |
M
Rüttimann, G Mion |
|
Traitement
des envenimations vipérines sévčres |
G
Mion, M Rüttimann F Olive |
|
Nécroses
extensives secondaires aux morsures de vipčres |
JP
Chippaux |
|
Envenimations
cobraďques |
M
Aubert |
|
Morsures
de crotalidés |
JF
Quinot |
|
Les
morsures de serpents en dehors des vipéridés et des élapidés |
M
Aubert |
|
Actualités
des envenimations par les vipčres européennes |
M
Sorkine |
|
Problčmes
posés par les morsures de serpents exotiques en France |
L
Deharo |
|
Aspects
actuels et futurs de la Sérothérapie antivenimeuse |
M
Goyffon, JP Chippaux |
|
Pharmaco
et toxicocinétique du sérum antivenimeux et des venins |
V
Choumet |
|
Envenimations
graves par animaux marins |
JF
Quinot |
|
Venins
d’araignées |
M
Goyffon |
|
Scorpionisme
grave |
F
Abroug |
|
Venins
d’hyménoptčres |
B
David |
|
Traitement
des piqűres graves par hyménoptčres |
B
Rouvin |
|
